
- ĐẠI CƯƠNG
Thoái hóa khớp ( hay còn gọi là viêm thoái hóa khớp) là một bệnh lý khớp suy thoái, xảy ra nguyên phát ở người già và đặc trưng bởi sự bào mòn sụn khớp, phì đại ở bờ (gai xương), xơ hóa dưới sụn và một loạt các thay đổi về sinh hóa, hình thái học của mang hoạt dịch và bao khớp.
Về tên bệnh, có một số tên gọi khác nhau như sau:
– Arthrose: thoái hóa khớp hoặc hư khớp
– Rhumatisme dégénératif: bệnh khớp do thoái hóa
– Osteoarthritis hoặc Degenerative arthritis: là danh từ chỉ bệnh thoái hóa khớp của trường phái Anh- Mỹ, không nên dịch là viêm xương khớp để tránh nhầm lẫn.
- PHÂN LOẠI
Thoái hóa khớp được phân loại thành nguyên phát và thứ phát theo nguyên nhân hay yếu tố làm dễ chính của nó, cả hai đều có điểm chung là sinh lý sụn khớp bị thay đổi.
Thoái hóa khớp nguyên phát là loại phổ biến nhất và không xác định được bệnh nguyên hay nguyên nhân làm dễ
Thoái hóa khớp thứ phát, mặc dù nguyên nhân bên dưới là có thể xác định được nhưng lại không thể phân biệt được về bệnh học với thoái hóa khớp nguyên phát. Nguyên nhân phổ biến gây thoái hóa khớp thứ phát là các tình trạng chuyển hóa (lắng đọng tinh thể calcium, bệnh to đầu chi, bệnh thừa sắt- hemochromatosis,…), các yếu tố giải phẫu (chiều dài chân không đều, trật khớp hang bẩm sinh,…), chấn thương (chấn thương khớp, tổn thương khớp mạn, phẫu thuật khớp,…) hoặc di chứng của các rối loạn viêm (viêm cột sống dính khớp, viêm khớp nhiễm khuẩn,…).
Sự phân biệt thoái hóa khớp nguyên phát và thứ phát có thể khó khăn do biểu hiện lâm sàng thường giống nhau.
- CƠ CHẾ BỆNH SINH CỦA THOÁI HÓA KHỚP
Thoái hóa khớp là tổn thương thoái hóa tiến triển chậm, tăng dần của sụn khớp, gây ra bởi sự kết hợp của rất nhiều yếu tố khác nhau như: yếu tố gen, chuyển hóa, sinh hóa và cơ sinh học kèm theo quá trình viêm xảy ra thứ phát. Quá trình thoái hóa tác động đến cả sụn khớp, xương và màng hoạt dịch, trong đó tế bào sụn khớp là tế bào quan trọng nhất đáp ứng với sự thay đổi trong quá trình thoái hóa khớp. Đặc trưng của bệnh là quá trình mất dần sụn khớp.
Có hai cơ chế chính được cho là khởi phát quá trình thoái hóa khớp:
Cơ chế thứ nhất, với đa số trường hợp là do tổn thương thoái hóa thường khu trú ở các vị trí chịu lực của sụn hay ở các vị trí sau chấn thương, cho nên các chấn thương lặp đi lặp lại (các yếu tố sinh cơ học) được cho là những yếu tố quan trọng dẫn đến khởi phát và gây thoái hóa khớp. Các tế bào sụn sẽ phản ứng lại với các tác động trên bằng cách giải phóng ra các enzyme gây thoái hóa và tạo ra các đáp ứng sửa chữa không đầy đủ.
Cơ chế thứ hai xảy ra ở một số ít trường hợp, chính các khiếm khuyết của sụn khớp, ví dụ sự thiếu hụt các gen tạo nên collagen típ 2 sẽ làm cho sụn khớp trở nên kém chịu lực hơn so với khớp bình thường, từ đó khởi phát quá trình thoái hóa khớp. Một khi quá trình t thoái hóa khớp được khởi phát, tiếp sau đó sẽ có một loạt các bất thường khác xảy ra, chúng bao gồm các dẫn truyền cơ học, sự tương tác giữa một loạt các protease, các yếu tố ức chế protease và các cytokine trên sụn khớp bị thoái hóa, dưới tác động của các yếu tố nguy cơ như béo phì, tuổi tác, các hormone,…dẫn đến quá trình thoái hóa ở sụn, chất nền sụn khớp và các tổ chức ngoài sụn như xương dưới sụn, màng hoạt dịch.
Điều hòa sinh tổng hợp chất căn bản của sụn khớp là các polypeptide trung gian, ví dụ như yếu tố tăng trưởng giống insulin- 1 (IGF- 1: insulin-like growth factor 1) và các yếu tố tăng trưởng chuyển dạng β (TGF- β: transforming growth factor β). Các yếu tố tăng trưởng này cùng với các protein tạo hình xương (BMPs- bone morphogenetics) được xếp vào nhóm tăng đồng hóa sụn (anabolic cartilage). Chúng có tác dụng kích thích sự tổng hợp chất căn bản sụn gồm chất kết dính và chất tạo keo. Sự thiếu hụt TGF- β góp phần gây thoái hóa, ngược lại TGF- β ức chế các cytokine dị hóa và do đó tham gia ức chế quá trình thoái hóa khớp. Vì vậy, người ta nghiên cứu sử dụng TGF- β để chống thoái hóa khớp và ngăn chặn hủy hoại sụn khớp. IGF- 1 có tác dụng làm giảm thoái hóa và kích thích sinh tổng hợp proteoglycan của chất nền sụn khớp.
Quá trình dị hóa sụn khớp (catabolic cartilage): các quá trình có liên quan tới sự giáng hóa các proteoglycan đều được xúc tiến qua trung gian của các enzym tự tiêu có nguồn gốc chủ yếu từ các tiêu thể (lysosome), bao gồm các protease acid, các glycosidase và các sulfatase. Quá trình các tế bào sụn giải phóng ra các enzyme collagenase và protease giáng hóa proteoglycan có thể được xúc tác qua trung gian bởi IL-1 (là cytokine- protein trọng lượng phân tử thấp do các tế bào một nhân chế tiết ra, kể cả các tế bào một nhân ở trong bao hoạt dịch, và bởi chính cả các tế bào sụn). IL-1 kích thích tổng hợp prostromelysin (tiền stomelysin) và procollagenase (tiền collagenase). Khi có mặt một yếu tố làm giải phóng ra metalloproteinase, có thể là một aggrecanase, thì các chất tiền stromelysin và tiền collagenase, và dạng này cộng them với plasmin (hoặc được sản xuất ra tại chỗ hoặc từ nguồn toàn thân) sẽ gây phá hủy mô sụn. Yếu tố hoại tử u (TNF) cũng có tác dụng tương tự với IL-1 nhưng hiệu quả của yếu tố này trên các tế bào sụn yếu hơn nhiều so với hiệu quả của IL-1. Các nghiên cứu in vitro và in vivo đã chứng minh rằng, IL-1 và TNF-α là các cytokine dị hóa nổi trội tham gia vào quá trình phá hủy sụn khớp trong bệnh thoái hóa khớp. Ngoài hiệu quả cảm ứng các tế bào sụn tăng tổng hợp các enzyme proteinase khác nhau ra, IL-1 và TNF-α còn làm tăng quá trình tổng hợp các cytokine tiền viêm khác nữa, ví dụ như: cytokine IL-17 và IL-18, và đến lượt mình các cytokine này lại tham gia vào quá trình tăng thoái hóa khớp.
Tóm lại, khớp trong thoái hóa khớp bao gồm tập hợp của nhiều tổn thương trong đó tổn thương chính là ở phần sụn khớp với sự tham gia của nhiều yếu tố như quá tải khớp, vi chấn thương khớp,…và các chất trung gian hóa học gây viêm: IL-1, TNF-β, IL-17, IL-18,…Các yếu tố tăng trưởng IGF-1, TGF- β và BMPs tham gia vào quá trình tổng hợp chất căn bản của sụn khớp. Các cytokine như IL-4, IL-10, IL-13 và IL-1 có vai trò ức chế sản xuất hay hoạt tính của các cytokine tiền viêm trong khi câc cytokine khác như IL-4, IL-6 điều hòa quá trình này.
- YẾU TỐ NGUY CƠ: những yếu tố ảnh hưởng đến nguy cơ gồm
4.1. Tuổi
Tuổi là một trong những yếu tố nguy cơ mạnh nhất của thoái hóa khớp ở mọi vị trí. Ở Mỹ, tỷ lệ hiện mắc của người trưởng thành ước tính khoảng 14%, tăng lên 19% ở người trên 45 tuổi và đến 40% ở người trên 60 tuổi. Sự gia tăng tỷ lệ mắc bệnh và tỷ lệ mới mắc của thoái hóa khớp với tuổi là kết quả của sự tích lũy các phơi nhiễm với những yếu tố nguy cơ khác nhau và sự thay đổi về sinh học xảy ra với tuổi như: sự mỏng đi của sụn, sức mạnh cơ giảm, nhận cảm bản thể kém và tổn thương oxy hóa,…làm cho khớp giảm khả năng chống đỡ với các điều kiện bất lợi.
4.2. Giới và hormon
Nam giới thường bị ảnh hưởng nhiều hơn nữ giới trong độ tuổi dưới 45. Trái lại, nữ giới có tần suất mắc bệnh nhiều hơn khi > 55 tuổi. Tỷ lệ mắc bệnh cao ở phụ nữ ngay sau mãn kinhđã gợi ý tình trạng thiếu estrogen có vai trò trong nguyên nhân bệnh.
Các mô của khớp đáp ứng với estrogen do sự hiện diện các thụ thể estrogen ở sụn khớp, xương, màng hoạt dịch, dây chằng và cơ. Hơn nữa, estrogen ảnh hưởng lên chuyển hóa các mô của khớp thông qua nhiều cơ chế phân tử phức tạp ở nhiều mức độ. Có sự tương quan giữa thiếu hụt estrogen và các thay đổi thoái hóa khớp trên các mô khớp.
4.3. Chủng tộc
Khi so sánh với các dân tộc khác, người Mỹ gốc Phi dễ xuất hiện thoái hóa khớp gối và hang có triệu chứng hơn. SỰ khác biệt về chủng tộc/dân tộc về các đặc điểm thoái hóa khớp trên phim x quang cũng đã được biết đến. Trong một nghiên cứu dọc gần đây đã phát hiện rằng, nam giới người Mỹ gốc Phi có nguy cơ giảm bề rộng khe khớp gối bên trong cao hơn phụ nữ người Mỹ gốc Phi và người da trắng.
4.4. Yếu tố bẩm sinh di truyền
Nhiều nghiên cứu đã nhấn mạnh đến sự liên quan giữa sự di truyền với thoái hóa khớp, 30% nguy cơ thoái hóa khớp được quyết định bởi di truyền. Không giống như một số bệnh, không có một biến thể di truyền nào chịu trách nhiệm cho thoái hóa khớp. Thay vào đó, có thể có hang ngàn vị trí liên quan với một bệnh phức tạp như thoái hóa khớp, với mỗi loại có một tác động nhỏ.
Một số nghiên cứu gần đây đã phát hiện ra sự hiện diện của trên 80 đột biến gen liên quan trong bệnh sinh của thoái hóa khớp, trong đó, rõ rang nhất là một đa hình đơn nucleotide. Nó được gọi là rs43383 và nămg ở vùng 3’ không dịch mã của gen yếu tố tăng trưởng và biệt hóa 5 (GDF- 5: Growth and differentiation factor 5 gene), chịu trách nhiệm cho sự phát triển, duy trì và sửa chữa khớp hoạt dịch. Gen cho thụ thể vitamin D và yếu tố tăng trưởng giống insulin (IGF- 1: Insulin- like growth factor- 1) cũng có thể liên quan trong con đường sinh lý bệnh của thoái hóa khớp.
4.5. Béo phì
Béo phì và thừa cân đã được công nhận từ lâu là yếu tố nguy cơ cho thoái hóa khớp, đặc biệt là khớp gối. Tỷ lệ mắc bệnh thoái hóa khớp bàn tay, gối, hang tăng lên theo sự gia tăng BMI, với sự gia tăng lớn nhất ở thoái hóa khớp gối. Gia tăng nhiều hơn ở bệnh nhân béo phì mức độ II với nguy cơ bị thoái hóa khớp gối gấp 4,7 lần so với những người có cân nặng bình thường.
Người thừa cân thường xảy ra thoái hóa khớp gối nhiều hơn, thừa cân còn làm tăng nguy cơ tiến triển trên phim x quang ở người thoái hóa khớp. Ở người thừa cân, giảm cân có thể giảm nguy cơ mắc bệnh. Kết quả từ nghiên cứu Framingham, phụ nữ giảm trung bình 11 pound (khoảng 5kg) sẽ giảm 50% nguy cơ thoái hóa khớp gối.
Mối liên quan giữa sự tăng cân với thoái hóa khớp háng là ít hơn sự liên quan với thoái hóa khớp gối. Thoái hóa khớp háng 1 bên không có liên quan rõ rệt nhưng thoái hóa khớp háng 2 bên lại có sự liên quan với tình trạng thừa cân.
Sự quá tải của khớp gối và khớp háng có thể dẫn đến sự phá vỡ sụn khớp, suy yếu các dây chằng và các cấu trúc nâng đỡ khác. Tăng mỗi 1 pound trọng lượng sẽ tăng lực ép toàn bộ qua khớp gối ở một chân khoảng 2- 3 pound (1 pound= 0,45kg). Tác động của tải lực này gần như giải thích sự tăng nguy cơ thoái hóa khớp gối, hang ở những người thừa cân.
4.6. Nghề nghiệp và hoạt động thể lực
Hoạt động thể lực liên quan đến công việc làm tăng áp lực lên khớp đã được xem xét là một yếu tố nguy cơ. Áp lực cơ học cao ở khớp gối do động tác quỳ, ngồi xổm, nâng vật nặng và lên bậc thang chỉ ra các hoạt động nghề nghiệp này là một yếu tố nguy cơ. Sự chênh lệch trong xuất hiện thoái hóa khớp gối ở các công nhân có động tác quỳ hoặc ngồi xổm trong công việc cao hơn 1,7 lần so với các công nhân không có động tác này.
Một vài nghiên cứu trước đây đã cho thấy, các nhiệm vụ nghề nghiệp bao gồm tải trọng qua khớp chi dưới quá mức hoặc bất thường là liên quan với nguy cơ thoái hóa khớp gối và hang. Hoạt động thể lực mức độ trung bình không liên quan với nguy cơ thoái hóa khớp, một nghiên cứu mới đây từ dự án thoái hóa khớp ở hạt Johnston đã báo cáo rằng những người hoạt động thể lực theo khuyến cáo không có thoái hóa khớp về triệu chứng hay x quang nhiều hơn so với những người ít hoạt động hơn. Các báo cáo về mối liên quan giữa hoạt động thể thao với thoái hóa khớp vẫn chưa thống nhất. Và cũng chưa biết rõ rằng mối liên quan dương tính là bởi vì bản thân hoạt động thể thao hay do hậu quả từ các chấn thương xảy ra trong thể thao.
THOÁI HÓA KHỚP GỐI
- CÁC ĐẶC ĐIỂM LÂM SÀNG VÀ CẬN LÂM SÀNG
1.1. Các đặc điểm lâm sàng
Thoái hóa khớp gối được đặc trưng bởi sự khởi phát từ từ, âm ỉ của tình trạng đau khớp gối với hiện tượng “phá gỉ khớp” và hạn chế vận động.
Thoái hóa khớp bánh chè- đùi có thể phổ biến hơn thoái hóa khớp chày- đùi và cũng có thể liên quan nhiều hơn với đau và gímr vận động của gối, nhưng nó thường bị bỏ qua. Thoái hóa khớp bánh chè- đùi được đặc trưng bởi tiếng lạo xạo, đau khi lên xuống cầu thang bộ và thường khu trú ở phía trước nhiều hơn. Nó có thể gặp đơn độc hay kết hợp với thoái hóa khớp chày- đùi.
1.1.1. Triệu chứng cơ năng
– Đau khớp gối: là biểu hiện sớm và chủ yếu của thoái hóa khớp gối. Đau có thể xuất hiện khi sờ vào đường khe khớp chày- đùi phía trong hoặc phía ngoài hoặc cả hai. Ở khớp gối, đau phía bên trong thường liên quan đến các thay đổi giải phẫu, vì diện khớp bên trong bị tổn thương trong 70% trường hợp thoái hóa khớp gối. Ở bệnh nhân có thoái hóa khớp gối ở diện khớp bên ngoài, đau và sức ép khu trú ở diện khớp bên ngoài và sự phá hủy khớp gây ra biến dạng cẳng chân vẹo ngoài. Tính chất đau kiểu cơ học: tăng khi vận động và đỡ đau khi nghĩ ngơi
Trong bệnh thoái hóa khớp gối, đau là nguyên nhân đầu tiên khiến bệnh nhân đi khám. Sụn khớp không có hệ thần kinh, vì vậy đau có thể do các cơ chế sau: + Viêm màng hoạt dịch; viêm túi hoạt dịch có hoặc không có calci hóa
+ Thiếu máu xương dưới sụn (bone angina)
+ Do kích thích của các vết rạn nứt nhỏ ở vùng đầu xương dưới sụn
+ Mọc gai xương làm kéo căng các đầu mút thần kinh ở đầu xương
+ Sự co kéo của dây chằng khớp
+ Sự co cứng các cơ quanh khớp
+ Viêm bao khớp hoặc bao khớp bị căng phồng do phù nề quanh khớp
+ Tổn thương 1/3 ngoài sụn chêm
+ Sự căng màng xương tại gai xương hoặc ảnh hưởng tới ống sống, lỗ sống
– Dấu hiệu “phá gỉ khớp”: là dấu hiệu cứng khớp buổi sáng hoặc sau thời gian ngừng hoạt động, thời gian thường ngắn dưới 10 phút. Khi cứng khớp kéo dài cần loại trừ các bệnh lý viêm khớp.
– Sưng: Sưng do tràn dịch khớp hoặc mọc chồi xương. Sưng khớp thường gặp trong giai đoạn tiến triển của bệnh, có viêm màng hoạt dịch phản ứng gây tràn dịch khớp. Sưng khớp dễ nhận thấy ở các khớp nông như khớp gối. Tràn dịch khi có thường không nóng và không kèm theo đỏ da.
– Tiếng lạo xạo khớp: Khớp gối bị thoái hóa có thể có tiếng lạo xạo (dù triệu chứng này thường ám chỉ bệnh ở khớp bánh chè- đùi hơn là khớp chày- đùi) và phì đại xương. Có thể nghe hoặc sờ thấy khi thăm khám khớp hoặc khi người bệnh vận động.
1.1.2. Triệu chứng thực thể
– Có thể sờ thấy các “ụ xương” ở quanh khớp gối. Ụ xương chính là các gai xương trên phim X quang.
– Bập bềnh xương bánh chè
– Biến dạng khớp: Thường gặp ở giai đoạn muộn do sự phá hủy của sụn khớp, xương dưới sụn, bao khớp, dây chằng và phần mềm quanh khớp. Biến dạng các khớp ở chi có thể gây tình trạng lệch trục, mất vững và ngắn chi.
Lệch trục khớp (thường là cẳng chân vẹo trong), thường thấy khi bệnh nặng nhưng có thể thấy ở những trường hợp sớm và nhẹ. Bằng chứng về lực ép của vẹo trong về lâm sang có thể là một yếu tố nguy cơ tiến triển bệnh. Các biểu hiện khác của bệnh nặng bao gồm biến dạng gấp và khớp mất vững.
– Hạn chế vận động khớp: thoái hóa khớp gối gây khó quỳ hoặc ngồi xổm, khó khan khi đi lại, lên xuống cầu thang. Bệnh nhân thường mô tả đau và sự hạn chế khi đi bộ, khi chuyển tư thế (như từ ngồi sang đứng) và đặc biệt khi lên xuống cầu thang bộ. Hạn chế vận động khớp là do đau, tình trạng hẹp khe khớp, giảm cơ lực hoặc do tình trạng không ổn định của khớp.
– Teo cơ trên gối
1.1.3. Triệu chứng đợt tiến triển
– Sưng khớp do tràn dịch, bập bềnh xương bánh chè
– Nóng đỏ tại khớp, song triệu chứng viêm tại chỗ thường không rầm rộ
– Đau và hạn chế vận động thụ động và chủ động
1.2. Các đặc điểm cận lâm sàng
1.2.1. Xét nghiệm
– Xét nghiệm máu: Thoái hóa khớp gối đơn thuần không có thay đổi gì trên các xét nghiệm máu: tốc độ máu lắng bình thường, số lượng bạch cầu bình thường, CRP (C-reactive protein: protein C phản ứng) có thể tăng nhẹ khi có viêm thứ phát màng hoạt dịch.
– Xét nghiệm dịch khớp: Dịch khớp được phân tích về mặt vật lý, sinh hóa và tế bào học. Các thông số được nghiên cứu khi phân tích vật lý là màu sắc, độ trong, độ nhầy, test mucin và khả năng làm ướt. Các phân tích về sinh hóa gồm sự khác biệt giữa glucose máu đói và glucose dịch khớp, ước tính protein dịch khớp. Tế bào học đòi hỏi ước tính số lượng bạch cầu toàn bộ, phân tích cặn lắng để xem ưu thế của bạch cầu và sự có mặt của hồng cầu.
Dịch khớp được phân tích càng sớm càng tốt sau khi được hút ra, được phân thành 5 nhóm dựa trên đặc điểm tổng thể. Dịch khớp ở bệnh nhân thoái hóa khớp điển hình là bình thường hoặc có viêm nhẹ, biểu hiện với dịch trong, không màu đến màu vàng nhạt. Số lượng bạch cầu điển hình là ≤ 2000 tế bào/mm3 (2 tế bào trên 10 vi trường)
Bảng 1. Phân loại dịch khớp dựa trên tính chất đại thể
|
Nhóm |
Đặc điểm |
Phân loại |
|
Bình thường |
Nhầy, trong, không màu |
Dịch khớp bình thường |
|
Nhóm I Thoái hóa |
Trong, dịch nhầy màu vàng nhạt đến vàng, không vón cục |
Dịch không do viêm |
|
Nhóm II Viêm |
Dịch vàng, mờ, xu hướng vón cục khi để yên, độ nhớt thấp |
Dịch do viêm |
|
Nhóm III Nhiễm trùng |
Dịch mủ, không hình thành các cục nhầy |
Viêm khớp nhiễm khuẩn |
|
Nhóm IV Dịch máu |
Dịch máu, màu hồng hoặc vàng tùy theo thời gian xuất huyết |
Chấn thương cũ hoặc gần đây, rối loạn đông máu, bệnh khớp thần kinh, ung thư, viêm màng hoạt dịch dạng nốt sắc tố |
1.2.2. Xét nghiệm hình ảnh
1.2.2.1. Chụp X quang khớp gối
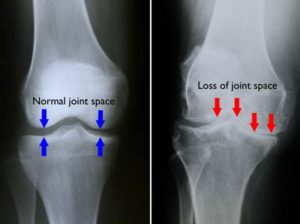
Mặc dù sự phát triển của các kỹ thuật hình ảnh mới hơn, nhưng X quang quy ước vẫn là một công cụ dễ tiếp cận để đánh giá thoái hóa khớp. Khớp gối thường được đánh giá bằng X quang tư thế duỗi gối và X quang trước sau 2 bên thường cần thiết ở những bệnh nhân chịu tải trọng với 2 khớp gối duỗi hết. X quang tư thế “mặt trời mọc” là cần thiết để đánh giá đầy đủ khớp bánh chè- đùi. Trục khớp được xác định tốt nhất từ phim chụp toàn bộ chi dưới những vẫn có thể ước tính từ phim X quang gối thông thường.
Hình ảnh X quang điển hình của thoái hóa khớp gối bao gồm 5 đặc điểm:
– Hẹp khe khớp (Joint space narrowing)
– Gai xương (Osteophyte): hình mọc thêm xương, thường ở rìa khe đùi- chày hoặc ở xương bánh chè
– Tổn thương bề mặt khớp (Bony contour) ở khoang đùi- chày làm diện khớp gồ ghề mất tính trơn nhẵn
– Kết đặc (xơ) xương dưới sụn (subchondral sclerosis)
Tiêu chuẩn chẩn đoán mức độ thoái hóa khớp gối trên X quang của Kellgren- Lawrence, trong đó đánh giá các mức độ tổn thương dựa vào Atlas về hình ảnh X quang:
+ Giai đoạn 1: có gai xương nhỏ, không hẹp khe khớp
+ Giai đoạn 2: có gai xương rõ và nghi ngờ có hẹp khe khớp
+ Giai đoạn 3: có nhiều gai xương kích thước vừa, có hẹp khe khớp, có xơ xương dưới sụn và nghi ngờ có biến dạng bề mặt diện khớp
+ Giai đoank 4: có gai xương lớn, hẹp nhiều khe khớp, có xơ xương dưới sụn rõ và có biến dạng bề mặt diện khớp rõ.
Cần lưu ý, các hình ảnh phát hiện trên phim X quang thường không tương quan và không phản ánh hoàn toàn đúng tình trạng nặng nhẹ của thoái hóa khớp.
1.2.2.2. Một số phương pháp chẩn đoán hình ảnh khác:
– Cộng hưởng từ (MRI): cho phép thấy được toàn bộ cấu trúc khớp, bao gồm sụn khớp, sụn chêm, dây chằng/gân, màng hoạt dịch, tràn dịch khớp và tủy xương một cách đồng thời
– Siêu âm khớp: có chi phí tương đối thấp, an toàn (vì không sử dụng tia phóng xạ và chất cản quang), thời gian thực hiện ngắn, tiện lợi và không xâm nhập nên là một phương pháp đánh giá khớp được yêu thích. Siêu âm có thể giúp đo độ dày sụn khớp, hướng dẫn chọc hút và tiêm nội khớp, nó cũng nhạy hơn X quang trong đánh giá ăn mòn, gai xương, hẹp khe khớp. Ngoài ra, siêu âm còn phát hiện được các thay đổi ở sụn khớp như các vết nứt, tình trạng tăng sinh màng hoạt dịch, giúp phân biệt các dấu hiệu bào mòn khớp.
– Nội soi khớp: có khả năng quan sát và đánh giá trực tiếp các tổn thương của sụn, màng hoạt dịch, gai xương, sụn chêm là một thăm dò có giá trị trong chẩn đoán thoái hóa khớp. Ngoài ra, đay cũng là một phương pháp điều trị tương đối hiệu quả.
- TIÊU CHUẨN CHẨN ĐOÁN THOÁI HÓA KHỚP GỐI
Chẩn đoán thoái hóa khớp gối nguyên phát theo tiêu chuẩn Hội Thấp khớp học Hoa Kỳ (ACR) năm 1991, dựa vào lâm sàng và X quang:
- Đau gối trong hầu hết các ngày trong tháng trước đó
- Có gai xương ở rìa khớp trên phim X quang
- Dịch khớp điển hình của thoái hóa
- Tuổi ≥ 40
- Cứng khớp buổi sáng ≤ 30 phút
- Lạo xạo khi vận động khớp
Chẩn đoán xác định khi có yếu tố 1, 2 hoặc 1, 3, 5, 6 hoặc 1, 4, 5, 6.
- ĐIỀU TRỊ THOÁI HÓA KHỚP GỐI
3.1. Mục tiêu chung:
– Kiểm soát đau và sưng khớp
– Làm giảm tàn phế, cải thiện chất lượng cuộc sống, ngăn chặn quá trình tiến triển của bệnh cũng như giáo dục bệnh nhân về vai trò của bản thân trong điều trị bệnh.
– “Cá thể hóa” trong điều trị: Việc điều trị dựa vào đặc điểm riêng của từng cá nhân, nguyện vọng của bản thân bnnn, chức năng và mức độ hoạt động của khớp, mức độ tổn thương, tình trạng các bệnh tật kèm theo trên cơ sở nghề nghiệp và chỗ ở hiện tại
3.2. Các biện pháp không dùng thuốc
Các biện pháp không dùng thuốc đóng vai trò quan trọng trong điều trị bệnh thoái hóa khớp gối, bao gồm:
– Tránh cho khớp bị quá tải bởi vận động và trọng lượng. Trường hợp cần thiết, bệnh nhân nên dung nạng một hoặc hai bên. Với các bệnh nhân thừa trọng lượng, phải chú ý vấn đề giảm trọng lượng nếu có thể.
– Vật lý trị liệu có tác dụng giảm đau tốt, với mục đích chữa tư thế xấu và duy trì dinh dưỡng cơ ở cạnh khớp, điều trị các đau gân và cơ kết hợp. Thường chỉ định mát xa và các biện pháp nhiệt năng lượng.
– Với nghề nghiệp của bệnh nhân, nếu có thể, tìm các biện pháp cho bệnh nhân thích nghi với điều kiện làm việc trên nguyên tắc làm cho khớp tổn thương không bị quá tải.
– Về luyện tập: có thể tập các bài tập như đi bộ khi khớp chưa có tổn thương trên X quang, nghĩa là khe khớp vẫn còn bình thường. Bơi hoặc đạp xe đạp tại chỗ là các biện pháp luyện tập tốt.
– Tình trạng ít hoạt động thể lực đã được báo cáo là một trong các yếu tố quan trọng nhất của béo phì. Vì vậy việc duy trì hoạt động thể lực đều đặn rất quan trọng ở bệnh nhân thoái hóa khớp gối. Giáo dục bệnh nhân và tập thể dục điều độ có thể giúp giảm đau, tăng khả năng vận động thể lực và cải thiện chất lượng sống.
3.3. Điều trị Nội khoa
3.3.1. Thuốc điều trị triệu chứng tác dụng nhanh
– Các nhóm thuốc giảm đau: Nhóm thuốc giảm đau đóng vai trò quan trọng trong điều trị thoái hóa khớp gối cũng như các bệnh khớp khác. Nhóm này ít độc với dạ dày và thận so với thuốc kháng việm không steroid. Cách dung thuốc giảm đau cũng tuân thủ theo bậc thang của Tổ chức Y tế Thế giới. Các thuốc hiện nay thường được sử dụng là các dẫn chất Acetaminophen như: Paracetamol, Efferalgan codein, Ultracef,…
– Thuốc kháng viêm không steroid (NSAID: Non- steroid anti inflammatory drug): trong thoái hóa khớp luôn có hiện tượng viêm màng hoạt dịch kèm theo, là nguyên nhân gây đau, điều này giải thích tác dụng của thuốc NSAID đối với triệu chứng đau. Ngày nay các thuốc ức chế chọn lọc men COX- 2 (Cyclooxygenase- 2) thường được ưu tiên sử dụng vì ít có tác dụng phụ hơn như một số thuốc: Meloxicam, Celecoxib, Etoricoxib,…
– Thuốc corticoid: không dung corticoid đường toàn thân, khi đau và sung nhiều có thể dùng tại chỗ với một số chế phẩm: Hydrocortisone acetate, Dispropan (Betamethasone dipropionate), Depo- Medrol (Methylprednisolone acetate),…Chú ý vô trùng tuyệt đối khi tiêm và không tiêm quá 2 đợt một năm.
3.3.2. Thuốc điều trị triệu chứng tác dụng chậm
– Glucosamin sulfate: là chất cần thiết cho quá trình sinh tổng hợp và kích thochs tế bào sụn sản xuất ra proteoglycan có cấu trúc bình thường.
– Chondroitin: ức chế một số enzyme tiêu sụng, nhất là enzyme metalloprotesase.
– Diacerein: là một phần tử thuộc nhóm anthraquinon, là dạng tiền chất của rhein trước khi diacetyl hóa. Ức chế tác động hủy hoại của các cytokine gây viêm (Interleukin- 1, Interleukin- 6 và TNF (Tumor necrosis factor- yếu tố hoại tử u), ức chế các enzyme tiêu protein, kích thích tổng hợp những thành phần cấu tạo của sụn (proteoglycans, collagen, glucosaminoglycans).
– thành phần không xà phòng hóa của quả bơ và đậu nành: tác dụng cùng lúc trên Interleukin- 1, metalloproteinase, collagen, proteoglycan và tế bào sụn, nên có tác dụng giảm hủy sụn
– Acid hyaluronic: dịch khớp có tác dụng bôi trơn ổ khớp, giảm ma sát giữa các bề mặt sụn khớp khi cử động và dinh dưỡng trong ổ khớp. Dịch khớp còn có vai trò ngăn cản sự mất proteoglycan bởi các khuôn sụn, gián tiếp làm tăng cường chế tiết acid hyaluronic tự do, tự nhiên hoặc hyaluro hóa bởi các tế bào màng hoạt dịch.
– Liệu pháp huyết tương giàu tiểu cầu (Platelet rich plasma): khi tiểu cầu được hoạt hóa sẽ dẫn đến quá trình ly giải các hạt α chứa bên trong tiểu cầu, từ đó giải phóng ra nhiều loại protein, các cytokine chống viêm và hang chục yếu tố tăng trưởng có vai trò quan trọng đối với quá trình làm lành vết thương.
– Cấy tế bào gốc tự thân (Stem cell): tế bào gốc từ nguồn gốc tủy xương, tế bào gốc chiết xuất từ mô mỡ hoặc từ huyết tương giàu tiểu cầu.
3.4. Điều trị Ngoại khoa thoái hóa khớp gối
– Nội soi khớp: có thể rửa khớp, lấy bỏ các thành phần ngoại lai trong khớp (các mẫu sụn khớp bị bong ra hoặc các thành phần bị calci hóa), sửa chữa các sụn tổn thương, cắt màng hoạt dịch khớp
– Cắt đục xương chỉnh trục (Osteotomy)
– Phương pháp vi gãy (Micro- fracture)
– Phẫu thuật thay khớp nhân tạo: bao gồm thay khớp gối một phần hay toàn bộ, được chỉ định trong những trường hợp thoái hóa khớp gối nặng, thất bại với các điều trị nội khoa bảo tồn và cả nội soi khớp, có giới hạn chức năng khớp gối rõ rệt trong vận động hàng ngày
– Cấy tế bào sụn tự thân, ghép sụn (Autologous chondrocyte implantation)
TÀI LIỆU THAM KHẢO
- Nguyễn Thị Ngọc Lan (2010), Bệnh cơ xương khớp Nội khoa, Nhà xuất bản Giáo dục Việt Nam, Hà Nội.
- Firestein G.S (2017), Kelley & Firestein’s Textbook of Rheumatology 10th ed, Elservier Inc.
- Musumeci G., Aiello F.C., Szychlinska M.A. et al (2015), “Osteoarthritis in the XXIst century: risk factors and behavious that influence disease onset and progression”, International journal of molecular sciences, 16(3), pp. 6093- 6112.
- Warner S.C., Valdes A.M. (2017), “Genetic association studies in osteoarthritis: is it fairytale?”, Curr Opin Rheumatol, 29(1), pp. 103- 109.
Tổng hợp bởi BS.TS Trần Thừa Nguyên
Leave a Reply