Hội chứng Lyell (toxic epidermal necrolysis = hội chứng Lyell)
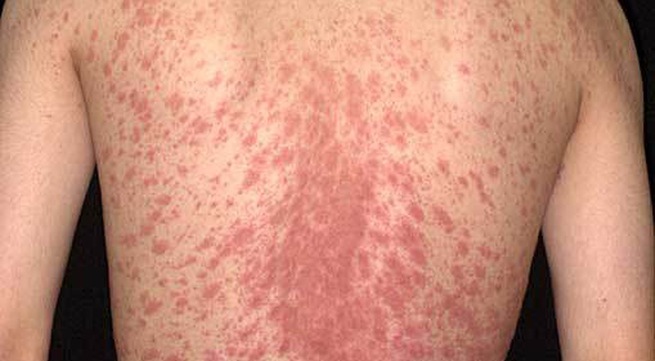
Hoại tử thượng bì nhiễm độc (toxic epidermal necrolysis = TEN) là một phản ứng tự miễn nặng nề (thường do thuốc), bao gồm sự chết của tế bào sừng (keratinocyte) và sự bóc tách lớp biểu bì ra khỏi lớp hạ bì tại khu vực tiếp giáp da-niêm mạc. Nó là một phần của một loạt các phản ứng tiêu hủy biểu bì (epidermolytic) nghiêm trọng, trong đó bao gồm cả hội chứng Stevens-Johnson (SJS). Mặc dù hiếm gặp, tình trạng bệnh lý này vẫn ảnh hưởng đến khoảng 2 triệu người mỗi năm và có tỷ lệ tử vong chung là 30%. Tại khoa cấp cứu, nhận biết sớm (1), xác định mức độ nặng (2), chăm sóc hỗ trợ ban đầu kịp thời (3), và theo dõi các biến chứng nặng nguy hiểm đến tính mạng (4) là vô cùng cần thiết.
Nhận biết hội chứng Lyell
Mặc dù được đặc trưng bởi các tổn thương ở da và niêm mạc, hội chứng Lyell thường có tiền triệu trước đó bao gồm các dấu hiệu nhiễm siêu vi (ho, sốt, rét run). Điển hình là, một vài ngày sau tiền triệu, các chấm (macula) đỏ da, kèm đau xuất hiện đối xứng hai bên thân mình, mặt, lòng bàn tay, lòng bàn chân. Trên 90% trường hợp hội chứng Lyell có biểu hiện ở niêm mạc, bao gồm tình trạng loét (erosion) và ban đỏ (erythema) ở trong khoang miệng, cơ quan sinh dục và ổ mắt (kết/giác mạc) ⇒ có thể gây nuốt khó, thay đổi thị lực, và đau. Trong phase 2, những chấm này sẽ tiến triển thành những bọng nước và bong ra. Tại thời điểm đến viện, các biểu hiện trên da có thể đi từ các nốt cho đến các hình thái bọng nước/phỏng nước và loét. Khai thác tiền sử bệnh (history of present illness = HPI) cần bao gồm hỏi kỹ các loại thuốc hiện đang dùng, vì 80 – 95% các trường hợp hội chứng Lyell là hậu quả của các phản ứng quá mẫn với thuốc, nhưng nếu trong tiền sử không khai thác được, cũng không được loại trừ chẩn đoán vì việc xác định chính xác loại thuốc gây bệnh thường diễn ra hậu kiểm. Các loại thuốc có thể gây nên SJS/hội chứng Lyell có thể chia thành các nhóm và bao gồm thuốc chống động kinh (carbamazepine, phenytoin, và phenobarbital), sulfonamides (đáng chú ý là Trimethoprim/Sulfamethoxazole [TMP/SMX]), và kháng sinh (bao gồm penicillins, cephalosporins, carbapenems, và quinolones). Thường thì, những phản ứng quá mẫn bắt đầu từ giữa tuần 1 đến tuần thứ 8 sau khi bắt đầu dùng thuốc, và đối với trường hợp dùng thuốc lâu ngày, nguy cơ hội chứng Lyell giảm mạnh sau 8 tuần. Một số nguyên nhân khác (mặc dù hiếm) có thể gây hội chứng Lyell bao gồm nhiễm trùng như Mycoplasma pneumoniae, cytomegalovirus, sốt Dengue, phản ứng cận ung thư (para- neoplastic reaction), tiêm chủng, và thậm chí là các phản ứng với thuốc cản quang. Các nghiên cứu cohort đã chỉ ra rằng những trường hợp bệnh nhân có bệnh lý ác tính, HIV, lupus, và bệnh lý mạch máu collagen có nguy cơ cao hơn mặc hội chứng Lyell khi phơi nhiễm với thuốc.
Trong một ví dụ, ban đặc trưng xuất hiện ở niêm mạc (môi, cơ quan sinh dục, hầu họng) và các nốt đặc trưng ở khu vực ngoại biên, hợp lại với nhau ở mặt, lòng bàn tay, lòng bàn chân và thân mình. Những ban này đau và tiến triển thành các phỏng nước và bong biểu bì, dấu này có thể thấy rõ khi tác động bằng một áp lực (dấu Nikolsky). Phần trăm khu vực cơ thể bị ảnh hưởng giúp định nghĩa hội chứng Lyell, khi mà < 10% diện tích cơ thể (BSA) bị ảnh hưởng thì là SJS, từ 10 – 30% là chồng lấp hội chứng Lyell/SJS, và trên 30% là hội chứng Lyell.
Quan trọng là, các chẩn đoán phân biệt của hội chứng Lyell bao gồm bệnh da do IgA, pemphigus cận ung thư (paraneoplastic pemphigoid), và hội chứng bong da do tụ cầu (staphylococcal scalded skin syndrome), tất cả những bệnh lý này đều biểu hiện với dấu Nikolsky và bọng nước. Thêm vào đó, một chẩn đoán phân biệt quan trọng là phát ban do thuốc với tăng bạch cầu ưa eosin và các triệu chứng hệ thống (drug eruption with eosinophilia and systemic symptoms = DRESS), tình trạng này cũng có bọng nước và loét môi, nhưng không có bong da và có sự khác biệt về mô bệnh học. Bên cạnh đó, hồng ban đa dạng (erytherma multiforme) có thể bắt chước những chấm đỏ da, đau của hội chứng Lyell, mặc dù tình trạng hoại tử biểu bì và bọng nước không thường xuyên được quan sát.
Mức độ nặng của hội chứng Lyell: SCORTEN
Do tỷ lệ tử vong của hội chứng Lyell cao, một sự đánh giá nhanh chóng để tiên lượng là rất cần thiết để có thể ưu tiên nguồn nhân lực/vật lực. Kết quả là, hệ thống SCORTEN ra đời và được xác thực liên tục dùng để hướng dẫn việc tiên lượng, quản lý bệnh, và hướng dẫn chuyển bệnh cho bệnh nhân hội chứng Lyell.
Thang điểm SCORTEN bao gồm tuổi (>40 tuổi), bệnh lý ác tính, nhịp nhanh (>120), phần trăm diện tích bị bong ra (>10%) , BUN (>28 mg/dL), glucose máu (>252 mg/dL), và bicarbonate huyết thanh (20 mmol/L).Mỗi một thông số là một biến nhị phân có giá trị 0 hoặc 1 điểm. Mỗi một điểm thêm vào làm tăng nguy cơ tử vong tương đối trong quá trình nằm viện, từ 3% (0 đến 1 điểm) cho đến 90% (5 điểm). Công cụ này đã được hợp thức hóa tại nhiều đơn vị điều trị bỏng tại Mỹ và trên toàn thế giới.
Điều này có ý nghĩa gì với bác sĩ cấp cứu? Kiến thức kinh điển là nếu điểm SCORTEN >= 2 ⇒ nâng mức chăm sóc lên mức ICU tại trung tâm bỏng. Mặc dù vậy, quan trọng là cần nhớ là đây là một tình trạng diễn tiến theo thời gian, và biểu hiện ban đầu của bệnh nhân có thể là ở bất cứ giai đoạn nào. Nếu nghi ngờ có tình trạng hội chứng Lyell, bệnh nhân cần được chăm sóc tại khoa ICU ở trung tâm bỏng. Rõ ràng là, quyết định này được đưa ra sau khi đã thảo luận với trung tâm bỏng địa phương và cũng nên bao gồm trao đổi cả phần trăm diện tích da bị tổn thương, lượng dịch cần bù, cũng như các bệnh lý toàn thân khác mà có thể gây trở ngại cho việc chăm sóc.
Guideline điều trị hội chứng Lyell: Ai? Cái gì? Ở Đâu? và Tại sao?
Trước khi thảo luận với người có nhiệm vụ quản lý bệnh nhân hội chứng Lyell, tối quan trọng là cần phải chấm dứt việc phơi nhiễm với tác nhân gây bệnh. Tại khoa cấp cứu, điều này có nghĩa là phối hợp giữa công tác đối chiếu sử dụng thuốc (medication reconciliation) tốt và hội chẩn với khoa da liễu. Trừ khi thật cần thiết, phải chấm dứt tất cả thuốc mà bệnh nhân đang sử dụng ở nhà nếu nghi ngờ hội chứng Lyell vì lo ngại các biến chứng.
Tiếp theo, Ai?. Bệnh nhân này cần được chuyển đến trung tâm bỏng địa phương để quản lý. Chỉ trung tâm bỏng mới có thể kết hợp giữa chăm sóc ICU và quản lý các vết thương lớn. Nhiều nghiên cứu đã chỉ ra rằng việc chậm trễ trong khâu chuyển đến trung tâm bỏng làm gia tăng tỷ lệ tử vong, cho nên những bệnh nhân này càng được chuyển viện càng sớm càng tốt.
Và, ở đâu?. Nhiều bệnh nhân hội chứng Lyell, đặc biệt là những người có các bệnh lý nặng, sẽ cần phải được chăm sóc mức ICU, như đã được thảo luận ở trên. Khi hội chẩn ca với trung tâm bỏng, phải hạ ngưỡng ủng hộ chăm sóc tích cực cho những bệnh nhân này, quản lý tình trạng dịch và những tổn thương tạng không thấy được.
Trong khi chuyển viện là việc cần thiết, vậy thì những việc gì cần làm tại khoa cấp cứu trước khi chuyển bệnh nhân? Mặc dù có hội chẩn với chuyên gia bỏng về việc chăm sóc, nhưng cũng có những quy trình chuẩn trong công tác quản lý mà người bác sĩ cấp cứu có thể thực hiện được. Đầu tiên, dịch là phương tiện thường quy cho những bệnh nhân bỏng và cũng giống với hội chứng Lyell/SJS. hội chứng Lyell khác với vết thương bỏng kinh điển ở hai điểm. Thứ nhất, có ít tổn thương vi mạch hơn, và đáp ứng cytokine ít hơn so với bỏng ⇒ giảm mức độ tổn thương hơn. Cũng vậy, có nhiều lo ngại hơn về tổn thương đường hô hấp trong hội chứng Lyell, làm tăng nguy cơ biến chứng do bù dịch quá mức và gây phù phổi. Mặc dù vậy, những bệnh nhân nãy có thể sẽ cần từ 5 – 7 lít dịch/24 giờ. Lượng dịch truyền nên được điều chỉnh để đạt mục tiêu lượng nước tiểu là 0,5 đến 1 ml/kg/giờ, giống như trong các trường hợp hồi sức dịch khác. Do lo ngại về tổn thương niệu quản và để quan sát chặt lượng nước tiểu, sonde Foley được đặt.
Như tổn thương bỏng, bội nhiễm vi khuẩn là biến chứng thường gặp, và chăm sóc cấp cứu nên bắt đầu với việc phòng ngừa nhiễm trùng. Trong khi việc chuyển viện không nên bị trì hoãn do mải chăm sóc vết thương, Vết thương nên được làm sạch nếu có thể và nên được che phủ nhẹ với gạc không kín (non-occlusive dressing) giống như quản lý chuẩn trong bỏng. Không dùng các thuốc có chứa gốc sulfa (Silvadene) trước khi chuyển, vì thuốc loại này có thể gây hội chứng Lyell. Cố gắng hạn chế tối thiểu việc thay gạc để giảm tình trạng bong da thêm. Tất cả các đường truyền tĩnh mạch nên được đặt cách xa vùng xa bị bỏng nếu có thể.
Bên cạnh chăm sóc hỗ trợ (dịch, giảm đau), các tổn thương niêm mạc đặc trưng cho hội chứng Lyell gây nên những biểu hiện ngoài da (extradermal) đòi hỏi các bác sĩ cấp cứu cần phải thật cẩn trọng và cần quản lý sớm. Lên đến 25% bệnh nhân có thể có tổn thương đường hô hấp, bao gồm giãn phế quản, viêm phế quản tắc nghẽn (bronchiolitis obliterans), và ARDS. Bệnh nhân có thể thường xuyên biểu hiện tình trạng thiếu khí (hypoxemia), nhưng X quang ngực ban đầu bình thường (bong da thường không quan sát thấy trên X quang ban đầu). Đặt ống có thể gây nên các biến chứng bởi các tổn thương ổ miệng và niêm mạc, và việc chăm sóc đặc biệt nên được tiến hành trong suốt quá trình soi thanh quản đặt nội khí quản.
Bên cạnh các biến chứng ở phổi, các biến chứng ở đường tiêu hóa và ổ mắt cũng thường gặp trong hội chứng Lyell. Những điều này nên được quản lý tại trung tâm bỏng và không phải là công tác chính tại khoa cấp cứu. Trước khi chuyển, bệnh nhân nên được NPO (nil per os = nothing by mouth), và các triệu chứng của mắt có thể được quản lý bằng thuốc nhỏ mắt bôi trơn và thuốc mỡ erythromycin. Nhãn khoa nên được mời sớm để đánh giá các biểu hiện của mắt và làm tiêu đi tình trạng dính ổ mắt nhưng không nên làm chậm trễ các công tác chăm sóc, quản lý triệt để.
Điều trị thuốc đường toàn thân (như corticosteroids hoặc immunoglobulin tĩnh mạch) còn tranh cãi đối với hội chứng Lyell, với nhiều dữ liệu khác nhau cho thấy hiệu quả rất thấp hoặc không đối với tiên lượng hoặc tỷ lệ bệnh tật. Khởi đầu liệu pháp này nên được hội chẩn với khoa da liễu và/hoặc trung tâm bỏng, đặc biệt là ở những bệnh nhân có bệnh lý nền có thể ảnh hưởng đến sinh bệnh học của hội chứng Lyell.
hội chứng Lyell là một tình trạng nặng nề, nguy hiểm đến tính mạng, cần phải được nhận biết, chuyển viện sớm, và chăm sóc tốt bởi bất kỳ bác sĩ cấp cứu nào. Chăm sóc hỗ trợ ban đầu và chuyển viện thích hợp, kịp thời là rất cần thiết để giảm tỷ lệ tử vong.
KEYPOINTS:
1. hội chứng Lyell là một phản ứng tự miễn gây ly giải biểu bì của da và niêm mạc. Nó có sinh bệnh học giống như SJS, nhưng được định nghĩa là khi diện tích BSA bị ảnh hưởng >30%.
2. Hệ thống SCORTEN để đánh giá tiên lượng của hội chứng Lyell bao gồm: tuổi, bệnh lý ác tính, đường máu, BUN, bicarbonate và phần trăm BSA bị ảnh hưởng. Từ 3 điểm trở lên ⇒ nhập khoa ICU.
3. Mặc dù tương tự với vết thương bỏng ở khâu cần bù dịch sớm, tích cực, nhưng trong hội chứng Lyell cần ít hơn, và cần phải được theo dõi sát để tránh các biến chứng ở phổi do bù quá mức.
4. Các biến chứng ở phổi, bao gồm ARDS, thường gặp trong hội chứng Lyell. Thêm vào đó, các biểu hiện ở đường tiêu hóa và ổ mắt cũng thường gặp.
5. Tất cả bệnh nhân nghi ngờ SJS/hội chứng Lyell cần được chuyển đến trung tâm bỏng càng sớm càng tốt. Chăm sóc vết thương cơ bản và bù dịch nên được bắt đầu tại khoa cấp cứu trước khi chuyển.
Thái Bình Dương – HUMP
“Avoiding common errors in emergency department 2nd”
yhoctonghop.vn sưu tầm
Leave a Reply