BỆNH ÁN TIM MẠCH
I. HÀNH CHÍNH
- Họ và tên bệnh nhân: NGUYỄN THỊ ****
- Tuổi:
- Giới tính: nữ.
- Nghề nghiệp: hết tuổi lao động.
- Địa chỉ: Cái Sơn, Thới Long, Quận Ô Môn, TP. Cần Thơ.
- Dân tộc:
- Ngày vào viện: 16 giờ 10 phút, ngày 5/9/2014.
II. CHUYÊN MÔN
1. Lý do vào viện: nặng ngực.
2. Bệnh sử
Bệnh nhân nhập viện điều trị vì tình trạng nặng ngực đã có bắt đầu xảy ra vào 5 ngày trước đó. Đau nặng ngực khởi phát lúc nghỉ ngơi, kéo dài khoảng 30 phút thì tự hết, với cảm giác đè ép sau xương ức, lan lên cổ, sau lưng và tay trái, 1-2 lần/ ngày. Trong cơn nặng ngực, bệnh nhân thường cảm thấy mệt mỏi nhiều, đánh trống ngực và khó thở. Tình trạng khó thở còn xảy ra khi bệnh nhân đi lại khoảng 100 m, khó thở nhẹ về đêm, tăng khi nằm, ngồi giảm, không kèm theo ho và khạc đàm. Các ngày sau thì các cơn nặng ngực cũng xảy ra với tính chất trên, bệnh nhân cũng không xử trí gì và tự hết. Ngoài ra, bệnh nhân có tình trạng phù xảy ra trước nhập viện khoảng 03 tháng, phù nhẹ ở mặt, 2 tay, 2 chân. Phù nhiều ở chân phải hơn chân trái, tay trái nhiều hơn tay phải, chi phù nhiều hơn thì đau, đau nhiều khi vận động, đi lại, nhưng không có sưng đỏ, kèm theo phù, bệnh nhân tiểu đêm 5-6 lần/đêm. Trong cùng ngày nhập viện, tình trạng đau nặng ngực nhiều, cảm giác đè ép sâu trong xương ức và kéo dài hơn 30 phút với tính chất như trên, không tự giảm, bệnh nhân có tự mua thuốc uống (không rõ loại) nhưng không giảm nên nhập viện.
Tình trạng lúc nhập viện (ghi nhận):
– Bệnh tỉnh, tiếp xúc tốt.
– Dấu hiệu sinh tồn:
- Mạch: 90 lần/phút;
- Nhiệt độ: 37 oC;
- Huyết áp: 110/70 mmHg;
- Nhịp thở: 20 lần/phút.
– Phù 2 chi dưới.
– Phổi ít rale ẩm.
– Tim loạn nhịp hoàn toàn.
– Không đau ngực, không khó thở.
Diễn tiến bệnh phòng: qua 05 ngày điều trị, bệnh nhân không còn xảy ra cơn đau ngực, không khó thở, phù nhẹ 2 chi dưới, phù nhiều ở tay trái, chân phải.
Tình trang hiện tại: bệnh tỉnh, tiếp xúc tốt, không đau ngực, khó thở, phù chi không đối xứng.
3. Tiền sử
– Bản thân
+ Tăng huyết áp không rõ thời gian mắc bệnh bao lâu, thỉnh thoảng có những cơn tăng huyết áp, max 150 mmHg. Bệnh nhân không có điều trị, uống thuốc hạ áp thường xuyên. Gần nhập viện khoảng 1 tháng có sử dụng thuốc đông y để hạ áp, sau uống thuốc bệnh nhân tiểu nhiều.
+ Phát hiện hở van 3 lá, van động mạch chủ cách đây 03 năm.
+ Rung nhĩ không rõ thời gian mắc bệnh, không có điều trị kháng đông, chống kết tập tiểu cầu.
+ Thiếu máu cục bộ cơ tim không rõ thời gian mắc bệnh, bệnh nhân không dùng thuốc điều trị.
+ Không có bệnh lý tiểu đường được chẩn đoán trước đó.
Gia đình: 11 người con của bệnh nhân không ai mắc bệnh tăng huyết áp, cũng không có suy tim hay các bệnh tim mạch khác. Không rõ cha, mẹ, anh chị của bệnh nhân có mắc bệnh tim mạch hay không.
4. Khám lâm sàng
Khám lâm sàng: vào lúc 19h giờ ngày 09/09/2014 – ngày thứ 05 của bệnh
4.1. Khám tổng quát
– Dấu hiệu sinh tồn:
- Mạch: 74 L/ phút;
- Nhiệt độ : 370C; HA: 120/ 70 mmHg;
- Nhịp thở : 19 lần/phút.
– Bệnh nhân tỉnh tiếp xúc tốt.
– Tổng trạng gầy.
– Da niêm hồng.
– Phù nhẹ 2 chi dưới. Tay trái phù nhiều, chân phải nhiều hơn chân trái, nóng, đau.
– Hạch ngoại vi sờ không chạm, tuyến giáp không
4.2. Khám tim mạch:
– Nhìn: Lồng ngực cân đối, mỏm tim đập khoang liên sườn VI đường nách trước trái, tĩnh mạch cổ không nổi.
– Sờ: mỏm tim đập khoang liên sườn VI đường nách trước trái, diện đập khoảng 2cm, không rung miu, ấn gan phồng cảnh (+) kín đáo, mạch quay rõ, không đều, không xơ cứng.
– Gõ: Diện đục của tim
– Nghe: tim loạn nhịp hoàn toàn, tần số khoảng 70 lần/phút. Âm thổi tâm thu ổ van 3 lá 3/6, âm thổi tâm trương ổ Erb-Botkin rõ.
4.3. Khám tiêu hóa:
– Nhìn: bụng cân đối, không tuần hoàn bàng hệ.
– Nghe: Có tiếng nhu động ruột. 10 lần/2 phút
– Gõ:
– Sờ: Bụng mền, gan sờ không trạm, lách không to.Không điểm đau khú trú
4.4. Khám hô hấp:
– Nhìn: Lồng ngực cân đối hai bên, các khoang gian sườn không giãn rộng, không co kéo cơ hô hấp phụ, di động đều theo nhịp thở.
– Sờ: Rung thanh đều ở hai phổi
– Gõ: trong
– Nghe: Rì rào phế nang êm dịu.
4.5. Khám tiết niệu- sinh dục:
– Nhìn: Hố thắt lưng hai bên không sưng, không đầy.
– Sờ ấn: Các điểm niệu quản trên- giữa không đau, không có cầu bàng quang, chạm thận, bập bền thận -).
4.6. Khám thần kinh:
– Bệnh tỉnh táo, trí nhớ tốt
– Dấu hiệu màng não âm tính
– Không dấu hiệu thần kinh khu trú.
4.7. Khám các cơ quan khác:
Khám sơ bộ chưa phát hiện dấu hiệu bệnh lý.
5. Tóm tắt bệnh án
Bệnh nhân nữ 75 tuổi nhập viện với lý do đau nặng ngực. Qua hỏi bệnh sử, tiền sử, thăm khám ta ghi nhận:
– Hội chứng suy tim trái: tim to, mỏm tim lệch trái, khó thở nhẹ về đem, khi gắng sức.
– Triệu chứng tăng áp lực tĩnh mạch hệ thống: phản hồi gan tĩnh mạch cổ hiện diện, phù, tái hấp thu dịch về đêm biểu hiện tiểu đêm).
– Triệu chứng thiếu máu cục bộ cơ tim: đau nặng ngực với tính chất điển hình.
– Tim loạn nhịp hoàn toàn
– Phù chi không đối xứng, đau.
* Tiền sử:
– Tăng huyết áp.
– Phát hiện hở van 3 lá, van động mạch chủ cách đây 03 năm.
– Rung nhĩ.
– Thiếu máu cục bộ cơ
6. Chẩn đoán và biện luận
– Sơ bộ: cơn đau thắt ngực không ổn định + tim loạn nhịp hoàn toàn + suy tim độ 3 theo NYHA), giai đoạn C nguyên nhân do hở van động mạch chủ, yếu tố thúc đẩy do loạn nhịp.
– Phân biệt: thắt ngực do loạn nhịp + tim loạn nhịp hoàn toàn + suy tim độ 3 theo NYHA), giai đoạn C nguyên nhân tăng huyết áp không được kiểm soát, yếu tố thúc đẩy do hội chứng vành cấp.
Biện luận chẩn đoán:
– Chẩn đoán đau thắt ngực không ổn định khi có cơn đau thắt ngực kèm theo ít nhất một yếu tố: 1) kéo dài hơn 20 phút, 2) triệu chứng đau thắt ngực nặng và mới xảy ra trong vòng 1 tháng, 3) đau thắt ổn định nhưng ngày càng nặng. Như vậy, bệnh nhân này ta thấy có đau ngực và đủ tính chất để chẩn đoán đau thắt ngực không ổn định trên lâm sàng. Tuy nhiên, nặng ngực là triệu trứng chủ quan khai thác được trên bệnh nhân, vấn đề ở đây có phải là bệnh nhân đau thắt ngực thực sự hay không hay chỉ là cảm giác hồi hợp đánh trống ngực, cảm giác giác nặng ngực trong cơn loạn nhịp. Vì tình trạng loạn nhịp có thể gây ra bệnh cảnh với triệu chứng trên, đặc biệt bệnh nhân này có tiền căn thiếu máu cục bộ nên cũng không thể loại trừ. Để chẩn đoán xác định tình trạng nặng ngực ở bệnh nhân có phải là do cơn đau thắt ngực không ổn định, hay chỉ là do hậu quả của loạn nhịp tim, ta không thể làm điện tim gắng sức, mà chỉ có thể theo dõi điện tim Holter liên tục 24 giờ. Khi tình trạng đau nặng ngực lại xảy ra, đánh dấu vị trị điện tim trong thời điểm đó: 1) nếu tình trạng nặng ngực xảy ra ứng với điện tim có biểu hiện của biến đổi ST, thì bệnh nhân do đau thắt ngực; (2) ngực lại nếu thời gian đau ngực ứng với thời gian biểu hiện loạn nhịp trên điện tim, thì có thể xác định tình trạng loạn nhịp gây ra bệnh cảnh lâm sàng.
– Chẩn đoán loạn nhịp hoàn toàn vì lâm sàng rõ: nghe tim loạn nhịp, mạch không đều. Ở đây, ta chú ý bệnh nhân đã có tiền căn rung nhĩ trước đó, nên nó có thể tái phát. Tuy nhiên thật sự cần làm thêm ECG để hiểu rõ kiểu loạn nhịp và các bệnh lý khác trên điện
– Theo dõi bệnh nhân có suy tim vì: (1) bệnh nhân có bệnh nền có thể dẫn đến suy tim như: tiền sử tăng huyết áp, hở van động mạch chủ, thiếu máu cục bộ cơ (2) Ngoài dấu hiệu rõ ràng bóng tim to, mỏm tim lệch trái, loạn nhịp tim thì các triệu chứng của suy tim trái cũng có: khó thở nhẹ về đêm, khi gắng sức. Xét theo tiêu chuẩn chẩn Framinham bệnh nhân đã có 4 tiêu chuẩn chính: I) có cơn khó thở về đêm, khó thở phải ngồi; (II) có rale phổi ; (III) tim lớn; (IV) phản hồi gan – cổ dương tính. Và có một tiêu chuẩn phụ là phù chân. Ta chỉ cần ít nhất 2 tiêu chuẩn chính, hoặc 1 tiêu chuẩn chính với 2 tiêu chuẩn phụ là có thể chẩn đoán suy tim. Do vậy, tình trạng suy tim ở bệnh nhân được xác định. Mặc dù tình trạng mệt và khó thở có thể là hậu quả của thiếu máu cục bộ cơ tim và loạn nhịp tim. Chúng ta cũng cần làm thêm cận lâm sàng để ủng hộ chẩn đoán như X-quang ngực, siêu âm tim, NT-proBNP.
– Xét về nguyên nhân gây suy tim ở bệnh nhân có thể do tăng huyết áp, do bệnh cơ tim thiếu máu cục bộ, do hở van 3 lá. Ở bệnh nhân này khám lâm sàng cho thấy có tình trạng dãn buồng tim, tình trạng này có thể là hậu quả của các quá trình quá tải thể tích, bệnh mạch vành hoặc do bệnh cơ tim phì đại. Ở bệnh nhân có tiền sử hở vale động mạch chủ, nên quá tải thất xảy ra có thể gây nên tình trạng dãn nở trên, tuy tình trạng thiếu máu cục bộ cũng có, nhưng nó ít gây ra tình trạng dãn nở buồn tim hơn khi bệnh nhân chưa có đợt vành cấp nào. Tuy nhiên ở bệnh nhân này có tình trạng huyết áp không được kiểm soát, nó cũng có thể là nguyên nhân khiến cho suy tim tiến triển mau, nhưng tăng huyết áp thường gây phì đại cơ tim ở giai đoạn đầu, cuối quá trình bệnh mới gây dãn nở buồn tim nên ít nghĩ tới. Cần làm thêm siêu âm tim để đánh giá kích thức buồng tim để ủng hộ chẩn đoán.
– Hở van 3 lá và triệu chứng của ứ máu tĩnh mạch hệ thống ủng hộ suy tim phải, nhưng tính chất phù ở bệnh nhân này cũng cần phân biệt với phù do suy thận và viêm tắc tĩnh mạch Cho nên cần làm thêm các cận lâm sàng để chẩn đoán xác định.
7. Đề nghị cận lâm sàng
– Cận lâm sàng thường qui và tầm soát
+ Công thức máu
+ Đông máu
+ X-quang tim phổi.
+ Sinh hóa máu: ure, creatinine, glucose, bộ mỡ, ion đồ, albumin, protein máu, men gan, CRP-hs.
– Cận lâm sàng giúp chẩn đoán và phân biệt
+ Siêu âm tim
+ ECG
+ Men tim: Troponin, CK-MB
+ NT-proBNP
+ TSH, T3, T4
– Kết quả cận lâm sàng đã có Công thức máu:
| Hc | 3.86 triệu/ mm3 | Bạch cầu | 4.9 nghìn/ mm3 |
| Hct | 12.2 g/dl | Neu | 71.4% |
| Hb | 35.9% | Acide | 0.1% |
| MCV | 93 fl | Base | 00 |
| MCH | 31.6 pg | Mono | 2.8% |
| MCHC | 34 g/L | Lympho | 25.7% |
| Tiểu cầu | 150 | ||
=> Không bất thường trên công thức máu. Dựa vào công thức máu ta có thể loại trừ đợt cấp suy tim không phải do tình trạng thiếu máu thúc đẩy, cũng không phải do tình trạng nhiễm trùng gây nên khi bạch cầu không tăng/không giảm, lâm sàng cũng không biểu hiện hội chứng nhiễm trùng.
Xét nghiệm máu
| Lần 1 | 2 | 3 | 4 | 5 | |
| Glucose | 9.2 mmol/L | 4.5 mmol/L | |||
| Ure | 5.4 mmol/L | ||||
| Creatinine | 92 mmol/L | ||||
| Na+ | 138 mmol/L | 142 | 145 | 142 | 144 |
| K+ | 2.0 mmol/L | 2.4 | 2.2 | 2.9 | 2.5 |
| Cl- | 82 mmol/L | 88 | 94 | 98 | 99 |
| GOT | 29 UI | ||||
| GPT | 12 UI | ||||
| CK-MB | 10.3 U/L | ||||
| Troponin T | 0.018 pg/ml | ||||
| Cholesterol | 3.5 mmol/L | ||||
| TG | 0.9 mmol/L | ||||
| HDL-ch | 1.2 mmol/L | ||||
| LDL-ch | 2.0 mmol/L | ||||
| Free – T3 | 2.85 pg/ml | ||||
| Free – T4 | 1.76 pg/ml | ||||
=> Hạ kali máu, tăng NT-proBNP. Với nghiên cứu ở người VN với điểm cắt NT-proBNT >900 có giá trị 100% trong tình trạng suy tim.
| TSH | 0.737 uIU/ml |
| NT-proBNP | 1293 pg/ml |
=> Xét nghiệm theo dõi hội chứng vành cấp bằng các marker tim, ở đây là Troponin, cần theo dõi biến đổi động. Bệnh nhân còn có đau ngực, cũng như không thể loại trừ được bệnh thì chúng ta cần làm thêm Troponin ít nhất một lần nữa. Nếu kết quả tăng hơn 50% so với giá trị ban đầu không tăng hoặc tăng hơn 30% so với giá trị ban đầu tăng có thể chẩn đoán xác định. Ở đây cần thiết để xét nghiệm Troponin 1 lần nữa.
Đông máu: PT 89%, APTT 30.3s, Fibrinogen 3.48 g/L
=> Đông máu bình thường.
Siêu âm tim

– Thất trái dãn chứ không dầy, điều này ủng hộ biến đổi cấu trúc tim bị ảnh hương của hở van động mạch chủ hơn do tăng huyết áp.
– Giảm động vách liên thất: biểu hiện của thiếu máu cục bộ
– Hở van 3 lá 2/4 thường là hở cơ năng, van động mạch chủ hở khá nhiều 3.5/4
– Áp lực động mạch phổi tăng nhẹ.
– Chức năng tâm thu thất trái bảo toàn EF= 64%. Ở bệnh nhân hở van động mạch chủ EF thường tăng cao, nếu EF ở ngưỡng dưới là có biểu hiển của suy tim. 64% cũng gần ngưỡng dưới, nhưng vẫn còn lớn hơn 55%.
– Ngoài ra trên siêu âm còn có LVIDd đường kình thất trái thời kì tâm trương) = 52,7 mm ở bệnh nhân này cho thấy có tình trạng buồng tim dãn.
– Tuy nhiên siêu âm chưa cung cấp được hình thái tổn thương của van động mạch chủ: do đóng vôi hay do dãn gốc động mạch chủ, hay nguyên nhân khác.
Điện Tim
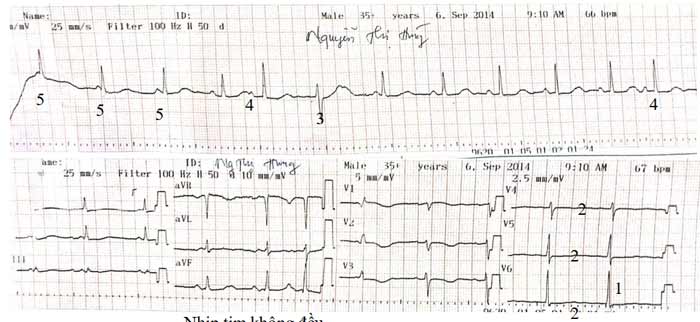
– Dầy thất trái (1)
– Rối loạn tái cực (2): có thể do rối loạn Kali máu, cũng có thể do thiếu máu cục bộ. Cho nên khi điện giải đồ bệnh nhân trở về bình thường cần đo ECG kiểm tra lại.
– Ngoại tâm thu thất phần cao (3)
– Ngoại tâm thu nhĩ 4)
– Nhịp tự gia tốc bộ nối (5).
X-quang tim phổi thẳng

– Dấu hiệu suy tim trên X-quang bao gồm:
- Bóng tim to,
- Bờ trái 4 cung, có thể bờ phải hình bờ đôi.
- Keley B
- Góc carini > 90o
- Tái phân bố tuần hoàn phổi, tăng đậm độ mạch máu phổi.
- Suy tim phải trên phim nghiên mất khoảng trắng sau xương ức.
– Trên X-quang của bệnh nhân chỉ có dấu hiệu bóng tim to, chỉ số tim ngực > 0,5. Điều này ủng hộ cho chẩn đoán suy tim.
8. Chẩn đoán xác định
Theo dõi đau thắt ngực không ổn định + nhịp nhĩ đa ổ + suy tim độ 3 (theo NYHA), do hở van động mạch chủ, yếu tố thúc đẩy do loạn nhịp + Hạ Kali máu.
9. Điều trị
a, Xử trí khi tiếp nhận bệnh:
Bệnh nhân nhập viện có biểu hiện của hội chứng vành cấp, tuy biểu hiện có thể là do tình trạng rối loạn nhịp gây nên, với bệnh nhân đã có tiền căn của thiếu máu cục bộ. Lần này vào viện bệnh nhân có dấu hiệu suy tim rõ. Vậy hướng xử trí cho an toàn là ta giải quyết tình trạng coi như có hội chứng vành cấp, dùng thuốc cho ổn định nhịp, giảm bớt tình trạng mệt và khó thở do suy tim cho bệnh nhân, trong khi đợi chờ kết quả xét nghiệm về để có thể chẩn đoán xác định, cụ thể:
+ Thở oxy 5 L/phút.
+ Nitrat: Isomonite 60 mg 1 viên uống liền. Dãn động mạch vành và hệ tĩnh mạch, do đó nặng ngực nếu do thiếu máu, giảm tiền tải tim.
+ Lợi tiểu quai furosemide 40 mg 1 viên uống liền. Dùng Furosemide với mục đích là giảm tiền tải, giản giường mao mạch phổi, cải thiện tình trạng mệt, khó thở của bệnh nhân.
+ Digoxin 0,25 mg ½ viên uống liền. Dùng digoxin ở đây nhằm 2 mục đích: cải thiện cung lượng tim, giảm bớt tình trạng loạn nhịp. Ta không thể dùng chẹn beta được vì bệnh nhân đang trong đợt cấp suy tim.
+ Chẹn thụ thể Diovan 80mg ( nhóm sartan) ½ viên uống liền. Chẹn thụ thể có tác dụng tốt trên tái cấu trúc tim trong suy tim, cải thiện tỷ lệ sống còn của bệnh nhân.
+ Chống kết tập tiểu cầu: Plavix 75 mg (clopigrogel) uống liền.
+ Heparin 3000 đv tiêm dưới da liền.
+ Cho các xét
– Hướng điều trị tiếp theo
+ Tình trạng đau ngực đã ổn, không còn đau, khó thở khi đau nên không cần dùng giảm đau, oxy và nitra. Cần dùng thuốc chống kết tập tiểu cầu, chống đông tránh hình thành huyết khối gây lắp mạch, hạn chế biến chứng loạn nhịp. Sử dụng statin để ổn định mãng xơ vữa, dự phòng nhồi máu cơ tim.
+ Bồi hoàn Kali đã lên 2.5 mmol/L, có thể chuyển sang đường uống. Cần theo dõi điện giải đồ.
+ Điều trị suy tim: lợi tiểu tiết kiệm kali, xử dụng lợi tiểu này một thời gian, kiểm tra điện giải đồ tránh tình trạng tăng kali sau điều trị.
+Giảm hậu tải: thuốc ức chế men chuyển, đối kháng RAA, chẹn angiotensin II, chẹn beta. Trong khi thời gian bệnh nhân bắt đầu ổn định, có thể thử sử dụng chẹn beta để theo dõi tại bệnh viện, cho toa sau xuất viện. Chẹn beta có tác dụng kéo dài thời gian sống còn đáng kể ở bệnh nhân. Các chẹn beta được dùng: Bisoprolol, Metoprolol, Carvedilol, Nebivolol.
b, Điều trị cụ thể
+ Lợi tiểu: Domever 25 mg (spironolactone) 1 viên uống lúc 8 giờ.
+ Chẹn Angiotensin II: Diovan 80 mg (nhóm sartan) 1 viên uống lúc 8 giờ.
+ Bổ sung Kali: kalicloride 0.5 viên x2 uống lúc 8 giờ – 16 giờ.
+ Chống kết tập tiểu cầu: Plavix 75 mg (clopigrogel) 1 viên uống lúc 8 giờ.
+ Heparin dùng 5-6 ngày thì ngưng. Kiểm tra INR cho đạt chuẩn.
+ Sử dụng statin: Simvastatin 10 mg 1 viên uống lúc 8 giờ.
+ Khi bệnh nhân thật ổn, bất đầu xử dụng chẹn beta, nhưng phải theo dõi sát.
10. Tiên lượng
a, Gần: dè dặt
+ Bênh nhân lớn tuổi.
+ Có nhiều bệnh nền thúc đẩy suy tim: tăng huyết áp, thiếu máu cơ tim, hở van động mạch chủ.
+ Suy tim độ 3.
+ Không tiên lượng nặng vì bệnh nhân đáp ứng điều trị khá tốt.
b, Xa: trung bình.
+ Rối loạn nhịp có thể khởi phát lên đợt cấp suy tim bất cứ lúc nào.
+ Hở van động mạch chủ nặng diễn tiến đến suy tim nhanh, nguy cơ tử vong trong 10 năm hơn 50%.
+ Có thể khởi phát đợt vành cấp nếu không được kiểm soát tốt.
11. Dự phòng
– Hạn chế phù: hướng dẫn bệnh nhân ăn lạt.
– Kiểm soát tốt các yếu tốt có thể gây nên đợt cấp của suy tim: kiểm soát nhịp tim bằng chẹn beta, ổn định mạch vành bằng statin, ngừa huyết khối bằng chống kết tập tiểu cầu (tuy nhiên phải kiểm soát tình trạng đông máu), tuân thủ điều trị, hạn chế tránh nguy cơ mắc các bệnh nhiễm trùng.
– Nâng cao khả năng sống còn của bệnh suy tim bằng chẹn beta, kiểm soát huyết áp.

Leave a Reply