Tương Hợp Rhesus D – BS. Nguyễn Vỹ
Sản phụ 28 tuổi, con lần 2, thai 37, nhóm máu O RhD âm, nhập viện vì buồn nôn và phát ban mới.
Khám: phát ban là những chấm xuất huyết trên cả hai chân và cánh tay. Dấu hiệu sinh tồn: Nhiệt độ 37,2 độ C, mạch 80, huyết áp 150/96, nhịp thở 24.
Kết quả xét nghiệm: Hgb 9.1 g/dL, Hct 29%, tiểu cầu 63 (×109/L), AST 425 U/L, ALT 333 U/L, bilirubin toàn phần 2.8 mg/dL
Sản phụ được chỉ định mổ lấy thai cấp cứu vì nghi ngờ hội chứng HeLLP, đồng thời cũng có chỉ định truyền tiểu cầu. Ngân hàng máu báo hiện chỉ có tiểu cầu RhD (+), và trong khoảng 4h nữa mới có tiểu cầu RhD (-). Bác sĩ gây mê không muốn trì hoãn cuộc mổ, vì vậy đã chấp thuận cho truyền tiểu cầu RhD (+) ngay trước phẫu thuật.
Bạn có đồng ý hay không đồng ý với cách xử trí này của Bs gây mê?
Thảo luận
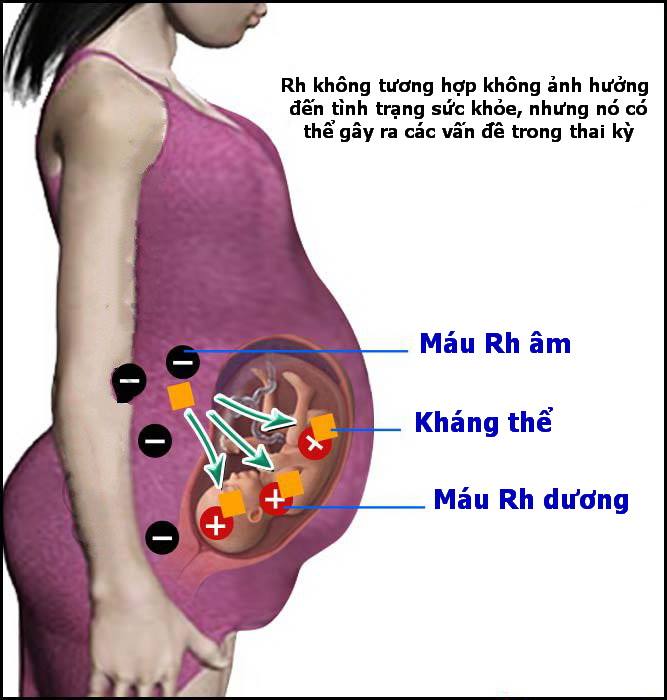
Xem xét một người có Rh dương hay âm sẽ cho biết họ có hay không có một protein được biết như kháng nguyên D nằm trên bề mặt hồng cầu của họ. Lưu ý rằng hệ thống nhóm máu Rh bao gồm hơn 40 kháng nguyên; tuy nhiên, kháng nguyên D được cho là có tính gây miễn dịch cao nhất. Đây là lý do tại sao khi yêu cầu nhóm máu của bệnh nhân, cả hai xét nghiệm ABO và RhD đều được thực hiện. Một người có RhD âm sẽ không tự nhiên sinh ra anti D. Thay vào đó, khả năng sinh kháng thể đối với kháng nguyên sẽ xảy ra thông qua thời gian mang thai hoặc truyền máu. Trước khi phát triển globulin miễn dịch Rh vào đầu những năm 1960, bệnh tán huyết của thai nhi và trẻ sơ sinh do anti D phổ biến hơn so với hiện nay.
Làm phản ứng tương hợp với kháng nguyên RhD trong tiểu cầu dựa trên nguyên tắc phòng ngừa. Tiểu cầu có kháng nguyên ABO, kháng nguyên tiểu cầu người và kháng nguyên bạch cầu người(HLA) trên bề mặt của chúng – chúng không có biểu hiện các kháng nguyên Rh. Khả năng Rh có thể tiếp xúc với các hồng cầu có một ít trong các đơn vị tiểu cầu. Báo cáo đầu tiên về đáp ứng miễn dịch D liên quan đến bệnh nhân truyền tiểu cầu có nguồn gốc từ máu toàn phần, hoặc khối tiểu cầu Pool (pooled platelets). Một nghiên cứu lớn nhất do Cid và cộng sự thực hiện nhận thấy chỉ 1,44% hình thành Anti D ở những bệnh nhân D âm nhận tiểu cầu D dương, bất kể chẩn đoán của bệnh nhân hoặc sản phẩm tiểu cầu được truyền. Trong khi điều này là rất thấp, trong nhóm bệnh nhân có nguy cơ cao nhất là phụ nữ mang thai nếu tiêm anti D được thực hiện ở với mục đích phòng ngừa phản ứng miễn dịch. Lợi ích của phòng ngừa phải hơn chi phí bỏ ra, cả về tài chính và cảm xúc trong việc quản lý trẻ bị ảnh hưởng bởi bệnh tán huyết ở thai nhi và trẻ sơ sinh. Một khi phụ nữ trong độ tuổi sinh đẻ trở nên có anti D, nếu cha của đứa trẻ là RhD dương thì sẽ có 50–100% khả năng mà mỗi đứa trẻ sẽ bị mắc bệnh. Các Anti D immuno globulin hiện nay được dung nạp tốt và hiệu quả khi được dùng với liều lượng thích hợp.
Xử trí
Các sản phẩm tiểu cầu với RhD dương có thể được truyền cho bệnh nhân RhD âm. Rh không phải là nguyên nhân tuyệt đối gây không tương hợp đối với tiểu cầu. Nên điều trị dự phòng bằng Anti-D immuno globulin cho những sản phụ có Rh(-), đặc biệt là phụ nữ ở tuổi sinh đẻ. Dự phòng Anti D immunoglobulin nên cho trong vòng 72 h truyền máu. Ở bệnh nhân này đang chuẩn bị để mổ sanh, liều có thể được kết hợp với liều sau sinh, nếu trẻ có RhD dương tính.
Phác đồ tiêm anti-D cho thai phụ Rh âm
Đối với thai phụ Rh âm mang thai lần đầu thuộc đối tượng tiêm anti-D (bố của bé Rh dương hoặc sản phụ không có kháng thể anti-D):
– Trước tuần thai 28 : khám thai định kỳ theo quy trình
– Tuần thai 28 : tiêm 1 liều anti-D
– Tuần thai 34 : tiêm nhắc lại
– Trong vòng 72h sau sinh tiêm nhắc lại càng sớm càng tốt.
– Tiêm trong trường hợp mẹ truyền máu có Rh dương trong vòng 72h được truyền
máu.
Liều: Tiêm bắp 1000UI (200mcg) hoặc 1250 UI (250mcg) anti-D mỗi lần tiêm.
Tài liệu tham khảo
1. Cid J, et al. Low frequency of anti-D alloimmunization following D+ platelet transfusion: the anti-D Alloimmunization after D-incompatible platelet transfusions (ADAPT) study. Br J Haemotol. 2015;168:598–603.
2. AABB, editor. Standards for blood banks and transfusion services. 31sted. Bethesda, MD: AABB Press; 2016.
3. Ayache S, Herman JH. Prevention and D sensitization after mismatchedtransfusion of blood components: toward optimal use of RhIG.Transfusion. 2008;48:1990–9.
4. Obrien KL, Haspel RL, Uhl L. Anti-D alloimmunization after
D-incompatible platelet transfusions: a 14-year single-institutionretrospective review. Transfusion. 2013;54(3):650–4.
5. Shaz BH, Hillyer CD. Residual risk of D alloimmunization: is it time to feel safe about platelets from D donors? Transfusion.
2011;51(6):1132–5
Leave a Reply